
肩を強く打った後から、鎖骨の外側がボコッと出っ張っている…腕を動かすたびにズキズキ痛む…、それは「”肩鎖関節脱臼”(けんさかんせつだっきゅう)」かもしれません。
”肩鎖関節脱臼”は、転倒やスポーツ外傷で多く見られるケガで、軽度の捻挫のように思われがちですが、放置していると見た目の変形や慢性的な肩の機能障害を引き起こす可能性があります。
肩鎖関節は、鎖骨と肩甲骨(肩峰)をつなぐ関節で、腕をスムーズに動かす重要な部分です。外傷により靭帯が損傷し、鎖骨が浮き上がるような形でズレてしまう状態が「肩鎖関節脱臼」です。
この脱臼は重症度に応じて6つの型(I型〜VI型)に分類され、I型やII型は保存療法での改善が見込めますが、III型以上は変形が目立ちやすく、適切な評価と判断が重要です。
これらの症状に心当たりがある方は、自己判断せずに早めの検査と適切な処置が必要です。

岡山市・備前西市駅近くのじゅん整骨院では、肩鎖関節脱臼に対して以下の流れで対応します。
まずは視診・触診に加え、整形外科的テストや超音波画像検査(エコー)などを用いて、脱臼の重症度や周辺組織の損傷を正確に評価します。
初期はアイシングを徹底し、痛みのコントロールを行います。その後、腫れや炎症が落ち着いた段階で、ハイボルテージや手技療法により回復を促します。
関節周囲の筋肉(とくに僧帽筋・三角筋・前鋸筋など)の機能回復に向け、リハビリと運動療法も実施。スポーツ復帰までのプランニングもサポートします。
”肩鎖関節脱臼”は、初期の適切な対応が回復の鍵です。痛みや変形があるまま放っておくと、長期間の肩の機能障害につながるリスクもあります。
「肩が痛い」「出っ張っている気がする」と感じたら、まずはお気軽にじゅん整骨院までご相談ください。経験豊富なスタッフが、あなたの症状と真摯に向き合います。
部活動や運動中の捻挫・肉離れ・突き指・打撲など、いわゆる「スポーツ外傷」には”ハイボルテージ”という物療機器を行うことがあります。
整形外科では「湿布と安静」で様子を見るケースも多く、早く復帰したいアスリートや学生さんにとっては、それだけでは物足りない…という声も少なくありません。
一度のケガをきっかけに、長く痛みが残ったり、クセになってしまうこともあるので、早めの対処が必要です。

当院が導入している”ハイボルテージ”という物理療法は、痛みの原因にピンポイントで作用する高電圧の電気刺激を用いた物理療法です。
従来のものよりも深部組織までアプローチでき、炎症を抑えたり、痛みの伝達をブロックする効果が高く、特に急性期の外傷(受傷直後)において強い効果が期待できます。
じゅん整骨院では、超音波画像検査(エコー)にて患部の状態を詳細に把握した上で、ハイボルテージや手技・固定・リハビリを組み合わせた根本的な施術を行なっております。
さらに、ケガの再発防止やパフォーマンス向上のためのトレーニング指導も行っており、多くの学生アスリート・社会人スポーツマンから支持されています。
西市駅から徒歩1分・駐車場完備でアクセスも良好。部活動帰りやお仕事帰りにも通いやすい立地です。
スポーツでのケガは「早くよくしたい、でもしっかり治したい」が本音。じゅん整骨院では、ハイボルテージをはじめ、経験豊富な施術者があなたの早期復帰を全力で支えます。
「岡山市・備前西市駅周辺で信頼できる整骨院を探している」「整形外科で良くならなかった」という方は、ぜひ一度ご相談ください。
ハイボルテージについてはこちらのページも参考にしてみてください。
お子さんが「膝のお皿の下が痛い」と訴えたとき、それはただの打撲や筋肉痛ではなく、”Sleeve骨折”(膝蓋骨下極裂離骨折)の可能性があります。
主に成長期(10歳前後)の子どもに見られる特殊な骨折で、ジャンプや急なストップ・スタート動作を伴うスポーツ中に発生することが多いです。
膝蓋骨の下部(下極)が、腱や軟骨ごと骨から「剥がれるように」裂けてしまうことから「スリーブ(包み込み)骨折」とも呼ばれています。
このような症状があれば、すぐに専門的な評価が必要です。

当院では、スポーツ外傷に強い柔道整復師が、お子様の膝の状態を適切に評価し、最適な対応を行います。
大切なのは「早期発見」と「正しい対応」です。放置すると変形治癒や運動障害につながるリスクもあるため、痛みを訴えたらすぐにご相談ください。
はい、軽度〜中等度のSleeve骨折であれば、整骨院でも十分に対応可能です。超音波画像検査(エコー)で状態を把握し、保存療法をベースに痛みの早期緩和を目指します。
重症例については、連携整形外科への紹介もスムーズに行いますのでご安心ください。
Sleeve骨折は、成長期に特有の「見逃されやすい外傷」です。お子さまが膝の痛みを訴えたら、早めにご相談ください。
岡山市のじゅん整骨院では、スポーツによる急性外傷に特化した対応を行っております。
手首の小指側に痛みを感じることはありませんか?それは”TFCC損傷”(三角線維軟骨複合体損傷)かもしれません。
TFCC(三角線維軟骨複合体)は、手首の小指側にある軟骨や靭帯の複合体で、手首の安定性を保つ重要な役割を果たしています。スポーツや日常生活での手首の使い過ぎや、転倒などの外傷により損傷することがあります。

TFCC損傷は、以下のような原因で発生することがあります:
当院では、TFCC損傷に対して以下のような施術を行っています:
TFCC損傷は、放置すると慢性化しやすく、治療が長引くことがあります。手首の小指側に違和感や痛みを感じたら、早めに専門家に相談することをおすすめします。
じゅん整骨院では、患者様一人ひとりの状態に合わせた施術を行い、早期回復を目指します。手首の痛みでお悩みの方は、ぜひ一度ご相談ください。

”ビタミンC”は骨折、捻挫、肉離れ、突き指…スポーツや日常のちょっとした動きで起こる急なケガに非常に効果的に働いてくれます。
「もう1週間以上たつのに、まだ痛い…」
「整形外科で湿布をもらったけど、正直あまり変わらない…」
そんなふうに感じていませんか?
こんにちは、岡山市南区西市にあるじゅん整骨院です。
今回は、そんな“なかなか良くならない痛み”に悩むあなたへ。
自然治癒力を最大限に引き出す栄養戦略「”ビタミンC”最強説」を、整骨院の視点からわかりやすく解説します。
ビタミンCというと、美容や風邪予防のイメージが強いかもしれませんが、それだけではありません。
ビタミンCは「コラーゲン」を作る主役。
コラーゲンは、骨・筋肉・靱帯・腱・皮膚など、カラダのあらゆる組織の“修復材”です。
つまり、ケガで傷ついた組織を修復するスピードや質に直結しているのがビタミンC。
十分に摂れていれば、回復は加速。
不足していれば、いつまでも治りにくい。
もうひとつのポイントは、”ビタミンC”の強力な抗酸化作用です。ケガをした部位では、炎症が起き、活性酸素が大量発生します。この酸化ストレスが痛みや腫れを長引かせる原因にも。
ビタミンCにはこのストレスを抑え、組織修復をスムーズに進める働きがあるんです。
こうした方々には特に、積極的なビタミンC摂取が効果的です。
薬に頼る前に、まずは食事を整えてみましょう。ビタミンCが豊富なのは以下のような食材です:
注意:ビタミンCは熱や水に弱く、水溶性。生で摂るのが理想ですが、至適量を摂取するのが困難。そこで当院ではサプリメントを推奨しています。

当院では、超音波画像検査(エコー)を活用し、筋肉や靱帯・骨の損傷状態をその場で“見える化”。
さらに、必要に応じて食事指導やビタミンCなどの栄養サポートも組み合わせながら、根本からの早期回復を目指します。
「整形外科では様子見だけだった…」
「他の整骨院で思うように回復しなかった…」
そんなあなたも、諦めずにご相談ください。
栄養 × 施術 × 正しいリハビリ
じゅん整骨院は、そのすべてを大切にしています。
以下の記事もご参考にしてみてください。
”イズリン病”(Iselin Disease)は、主に成長期の子供に多く見られる足の外側部の痛みを引き起こす疾患で、小指の付け根の骨の盛り上がったところ(第5中足骨基部)での骨端症です。
骨端とは、成長期の骨が成長している間に存在している骨の端の部分で、骨の成長が活発な時期に、過度な負荷や繰り返しのストレスがかかることで骨端症が発生します。
特にスポーツをしている子供や、活発に動く子供に多く見られるため、早期の発見と適切な対処が重要です。
イズリン病の主な症状には以下のようなものがあります:
これらの症状は、足の骨端部に負担がかかることが原因で生じます。特に、サッカーや陸上競技など、足を酷使するスポーツを行っている子供に多く見られます。
イズリン病は、足の骨端部分に過度のストレスがかかることによって軟骨部分が炎症を起こし、痛みが発生します。
イズリン病の施術にはいくつかの方法があります。当院では、患者様の症状に応じた適切なアプローチを行っています:
適切な施術を受けることで、”イズリン病”の症状は改善され、再発を防ぐことができます。じゅん整骨院では、患者様一人一人に合った施術を提供し、早期回復をサポートします。
イズリン病の症状がある場合、以下の点に注意することが重要です:
イズリン病は、成長期の子供に多く見られる疾患ですが、早期の判断と適切な施術で改善が可能です。膝や足の痛みが続く場合は、じゅん整骨院での施術をご検討ください。

膝の内側に痛みがあって病院に行ったら「”鵞足炎”」と言われましたか?しかし、実際には鵞足部で炎症が起こっているケースは少なく、多くの場合、その深層にある滑液包や神経が原因となっていることがあります。
鵞足とは、膝の内側にある3つの筋肉(縫工筋、薄筋、半腱様筋)の腱が集まる部分を指します。この部位は、膝の安定性を保つ役割を果たしています。
鵞足部の深層には滑液包が存在し、腱と骨の摩擦を減らす役割を担っています。しかし、過度な負荷や繰り返しの動作により、この滑液包が炎症を起こすことがあります。また、周囲の神経が刺激されることで、痛みやしびれが生じることもあります。
「”鵞足炎”=筋肉の炎症」と考え、マッサージやストレッチを行う方も多いですが、これは逆効果となる場合があります。炎症が起きている滑液包や神経をさらに刺激し、症状を悪化させる可能性があります。

当院では、超音波画像検査(エコー)を用いて痛みの原因を正確に特定します。その上で、以下のような施術を行います:
施術と並行して、以下の点に注意することが重要です:
栄養については以下の記事を参考にしてみてください。
”鵞足炎”の痛みの原因は、表面的な筋肉ではなく、深層にある滑液包や神経であることが多いです。正確な判断と適切な施術と栄養摂取が早期回復への鍵となります。膝の内側の痛みにお悩みの方は、ぜひじゅん整骨院にご相談ください。
”CM関節症”は、親指の付け根にある「母指CM関節(第一手根中手関節)」に起こる関節の変性疾患です。特に中高年の女性に多く、日常生活の中での負荷や加齢による軟骨のすり減りが原因とされています。

整形外科では主にレントゲンを撮影後、湿布や痛み止め、安静指導などが中心ですが、整骨院では動かしながら改善を目指す「保存療法」が得意です。
じゅん整骨院では以下のような施術を行います:

関節や軟骨の回復には、施術と同じくらい栄養が大切です。以下の栄養素は”CM関節症”の回復をサポートする可能性があります。
軟骨の構成成分の一つで、関節のクッション性を保つ働きがあります。
コラーゲン生成に必要不可欠で、軟骨や靱帯の修復に役立ちます。
神経の働きをサポートし、痛みの緩和に効果が期待されます。
細胞の修復や新陳代謝に関与し、傷の回復や組織の修復を助けます。
筋肉や関節、靱帯の材料となる栄養素で、十分な摂取が回復力を左右します。
施術だけでは限界があることもあります。じゅん整骨院では、症状に合わせたセルフケアや食事のアドバイスも行い、ご自身の自然治癒力を最大限に引き出します。
”CM関節症”は長引きやすい症状ですが、正しい施術と栄養ケアを取り入れることで、症状の進行を防ぎ、痛みの軽減や機能回復が期待できます。
親指の違和感を感じたら早めの対処が重要です。整骨院での施術+栄養サポートをぜひご検討ください。
じゅん整骨院では、CM関節症にお悩みの方への丁寧なカウンセリングと施術をご提供しています。ご相談だけでも大歓迎ですので、お気軽にお問い合わせください。
以下の記事もご参考にしてみてください。
じゅん整骨院では、最新の固定材「”ソフトキャスト”」を導入し、患者様さんの快適な日常生活と早期回復をサポートしています。
従来のギプスに比べて軽量で通気性が高く、日常生活への影響を最小限に抑えることが可能です。
本記事では、”ソフトキャスト”の特徴や適応症例、施術の流れについて詳しく解説します。
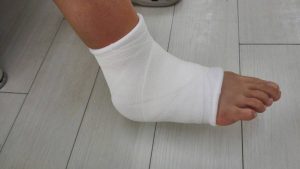
ソフトキャストは、柔軟性と強度を兼ね備えた次世代の固定材です。また、下巻き材にもこだわり、他の固定材料にはない非常に快適な固定を実現しています。従来のギプスと比較して、以下のような特長があります。
ソフトキャストは、以下のような症例に適しています。

一般的なギプスは非常に硬く、蒸れやすい素材で作られており、日常生活に支障をきたすことが多くあります。”ソフトキャスト”はこれらの課題を解決するために開発された新しい固定材であり、
という利点があり、固定中の生活の質を大きく向上させることができます。
ソフトキャストは、従来のギプスに代わる快適で効果的な固定方法として、多くの患者様に支持されています。軽さ・通気性・柔軟性を兼ね備えた設計により、骨折や捻挫の回復を妨げることなく、日常生活との両立が可能になります。
じゅん整骨院では、患者様一人ひとりの状態に合わせた最適な施術を提供し、早期回復を全力でサポートいたします。骨折や捻挫でお悩みの方、従来のギプスに不快感を感じていた方は、ぜひ一度当院までご相談ください。
以下のページもご参考にしてください。
> 足首の”捻挫”
> “骨折 捻挫 突き指”の最新固定

”ハムストリングスの肉離れ”とは、太ももの裏側にある3つの筋肉(大腿二頭筋・半腱様筋・半膜様筋)のいずれかが損傷した状態です。スポーツ中のダッシュやジャンプ、日常生活のふとした動作で「ブチッ」という断裂感と共に損傷することがあり、これを肉離れと呼びます。
肉離れは以下の3段階に分類されます。
当院では超音波画像検査(エコー)を用いて、正確な損傷レベルの判定を行い、最適な施術計画を立てます。

整形外科ではレントゲンやMRIなどの画像検査に加え、安静指導が中心になることが多いですが、整骨院では筋肉・関節・神経の動きに着目し、「動かしながら改善する」方法を中心に、手技療法、物理療法(超音波、立体動態波など)を組み合わせたアプローチが可能です。
急性期にはアイシングと圧迫固定を行い、損傷部位を安定化。その後、立体動態波による深部アプローチや、超音波によるアプローチと併用して早期の機能回復を促す徒手療法を行います。
歩行改善からダッシュ復帰まで段階的なトレーニングも実施。

筋肉の修復には十分な栄養摂取も不可欠です。
当院では、食事やサプリのアドバイスも含めてサポートしています。詳しくはこちらのページをご覧ください。
”ハムストリングスの肉離れ”は、正しい判断と段階的なリハビリが回復のカギを握ります。放置すると再発や慢性化のリスクもあるため、違和感や痛みを感じたら早期受診が重要です。
岡山市で専門的なスポーツ障害対応を希望される方は、ぜひじゅん整骨院までご相談ください。あなたの早期回復を全力でサポートいたします!