【”上腕骨外科頚骨折”】転倒して肩に痛み…それ、見逃されやすい骨折かも|岡山市・じゅん整骨院
「転倒して手をついたあとから、肩が痛い…」それ、もしかすると”上腕骨外科頚骨折”かもしれません。
”上腕骨外科頚骨折”とは?
上腕骨外科頚とは、肩関節のすぐ下、上腕骨が細くなる部分を指します。特に転倒して手をつく・肘をつく・肩を打つなどの動作で、骨に大きなストレスがかかり、骨折が発生します。
高齢者だけでなく、スポーツや転倒が原因で若年層にも発生する外傷です。
レントゲンでは見逃されやすい骨折
軽度の外科頚骨折は、レントゲンで「異常なし」と言われるケースも少なくありません。しかし実際には骨に微細なヒビや軟部組織の損傷があり、痛みや運動制限の原因となっていることがよくあります。
当院では超音波画像検査(エコー)を活用
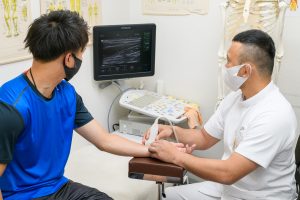
岡山市のじゅん整骨院では、国家資格を持つ柔道整復師が超音波画像検査(エコー)を用いて、患部の状態をリアルタイムに観察します。超音波画像検査(エコー)は、放射線を使用せず、安全に筋肉・靭帯・腱・骨の状態を確認することができます。
特に動的な観察が可能なため、肩の動作中にのみ現れる痛みや異常も捉えることができ、整形外科で「異常なし」とされたケースでも有効です。
施術の流れと対応例
- ①評価・問診・超音波画像検査(エコー):肩の痛みの原因を詳細に確認
- ②安静・固定:骨折が疑われる場合は、包帯や固定具を用いて患部を安定化
- ③炎症管理・手技療法:炎症や可動域を見ながら施術を調整
- ④再発防止のリハビリ:筋力低下を防ぎ、可動域を回復させる運動療法や物理療法
こんな症状があれば、すぐにご相談を
- 転倒後、肩の痛みが強く腕が上がらない
- レントゲンで異常なしと言われたが、痛みが続いている
- 肩に内出血や腫れがある
- 骨折かどうかの判断がつかず、不安がある
岡山市南区で”上腕骨外科頚骨折”の評価・ケアなら
じゅん整骨院では、整形外科では見逃されやすい外傷にも対応できるよう、超音波画像検査+臨床経験による判断で患者さまの不安に向き合います。
施術は保険適用内で対応可能なケースも多いため、まずは一度お気軽にご相談ください。