【肘が痛む10代必見】肘の痛みが治らない?それ、”離断性骨軟骨炎”の可能性も|肘痛放置NGの理由と対策を解説|岡山市
「いつまで経っても肘が痛い…」それ、ただの使いすぎじゃないかもしれません
野球やテニス、バドミントンなどの繰り返し肘を使うスポーツをしている10代のお子さんで、肘の内側や外側の痛みがなかなか引かないという場合、それは「”離断性骨軟骨炎”(OCD)」のサインかもしれません。
初期症状では単なる筋肉疲労や成長痛と誤解されやすいのですが、進行すると軟骨がはがれたり、関節の変形や可動域制限が生じる可能性もある、注意が必要な病態です。
”離断性骨軟骨炎”(OCD)とは?
「離断性骨軟骨炎」とは、肘の骨と軟骨の一部が血流不足などで壊死し、剥がれ落ちることがある状態を指します。特に成長期の少年に多く見られ、過度な投球動作やラケット動作などによって発症するケースが多いです。
早期に対応すれば保存的に経過を見られる場合もありますが、進行すると骨軟骨片が関節内に遊離し、「関節ねずみ(関節遊離体)」となり、手術が必要になるケースもあります。
こんな症状があれば”離断性骨軟骨炎”かも?
- ボールを投げると肘がズキッと痛む
- 肘の外側を押すと痛い
- 腕が伸びきらない、曲げづらい
- 肘が引っかかる感じがする、ロッキングする
- 湿布や安静でも痛みが変わらない
上記のような症状がある場合は、放置せず専門的な評価を受けることが重要です。
整形外科との違いと整骨院でできること
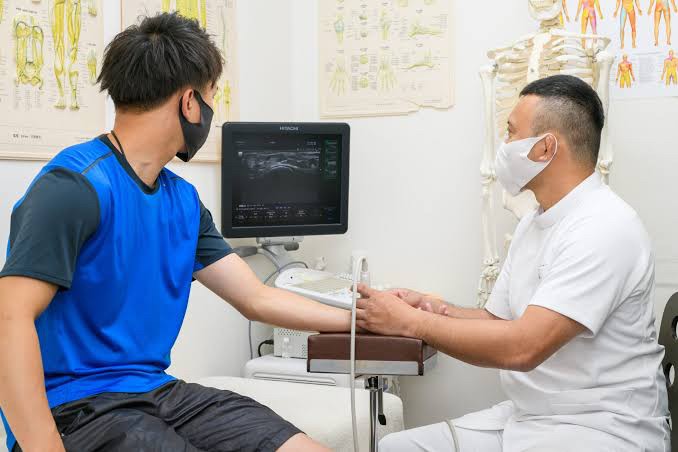
整形外科では、X線やMRIなどを用いて骨・関節の状態を評価し、手術や薬物療法の判断を行います。一方、整骨院では早期段階における状態の見極めや、超音波画像(エコー)を活用した骨・筋肉・靭帯・関節の状態の把握、施術によるサポートが可能です。
じゅん整骨院では、超音波画像検査(エコー)を用いて肘関節周囲の炎症や骨軟骨の状態をリアルタイムで確認し、状態に応じた施術を行っております。
じゅん整骨院での”離断性骨軟骨炎”への対応
- 超音波画像検査:肘の組織の損傷状況や炎症部位を確認
- 物理療法:炎症を抑えるための超音波・ハイボルテージ療法
- 関節可動域の調整:可動制限のある部位へのアプローチ
- フォームや動作のアドバイス:負担のかかりにくい投球やラケット操作
- 栄養面のアドバイス:組織修復に必要な栄養素の提案(分子栄養アプローチ)
怪我のケアだけでなく、「なぜ痛みが出たのか?」という背景まで分析し、競技を続けながらの回復を目指します。
”離断性骨軟骨炎”の対応は「早期発見」がカギ
初期のうちに適切な評価を受けることで、長期の競技離脱や手術を避けられる可能性があります。「肘が痛いけど、まだ我慢できるから」と放置せず、まずは専門的な視点でのチェックをおすすめします。
まとめ|肘の痛みを軽視せず、早めにご相談ください
”離断性骨軟骨炎”は、放置することで競技復帰が遅れたり、手術が必要になることもある疾患です。
岡山市南区・備前西市駅すぐのじゅん整骨院では、画像検査と手技を組み合わせて、一人ひとりの状態に応じたサポートを行っています。